Les critères de diagnostic du SEDh (SED hypermobile) depuis 2017
Le diagnostic du SEDh est un diagnostic clinique puisqu’il n’existe pas encore de test génétique fiable, en l’absence de base moléculaire connue. Cette absence de test fiable pour le moment reflète probablement l’hétérogénéité génétique dans le cadre du SEDh.
Afin de réduire l’hétérogénéité et de faciliter la recherche des causes génétiques sous-jacentes au SEDh, les critères diagnostiques de New-York 2017 sont plus stricts que les critères précédents, ceux de Villefranche et de Brighton. De ce fait, une nouvelle étiquette a été créée pour les patients qui répondent aux critères antérieurs mais pas aux critères de New-York désormais en vigueur : pour ceux-ci, on retiendra le terme de HSD, c’est-à-dire Troubles du spectre de l’hypermobilité, que nous vous expliquerons dans un article ultérieur.
“The new criteria of hEDS are stricter than the old Villefranche nosology [Beighton et al., 1988] and the Brighton criteria [Grahame et al., 2000]. This is intended to define a more homogeneous phenotype shared among patients who require long-term medical attention for hEDS and to facilitate scientific identification of the underlying genetic cause(s) of the condition. Accordingly, some patients meeting the old Villefranche and Brighton criteria will not meet the new hEDS criteria. For all these individuals not showing a sufficiently convincing hEDS phenotype, some alternative labels within the above-mentioned spectrum are presented elsewhere in this issue”
Tinkle et al. 2017
Nous vous présentons ici les critères de New-York pour le SEDh tels que présentés par le consortium international dans l’American Journal of Medical Genetics de mars 2017.
Critère 1 – L’hypermobilité articulaire généralisée
L’hypermobilité articulaire généralisée est évaluée par le biais du score de Beighton.
L’examen consiste en 5 manoeuvres cotées sur 9 points : plus le score est élevé, plus la laxité est grande.
1. Dorsiflexion passive des auriculaires (5ème doigt) au-delà de 90° – 1 point pour chaque main
2. Apposition passive des pouces sur les fléchisseurs de l’avant-bras – 1 point pour chaque pouce
3. Hyperextension du coude au-delà de 10° – 1 point pour chaque coude
4. Hyperextension du genou au-delà de 10° – 1 point pour chaque genou
5. Flexion du tronc vers l’avant avec les genoux complètement étendus de sorte que les paumes de main peuvent reposer à plat sur le sol – 1 point.
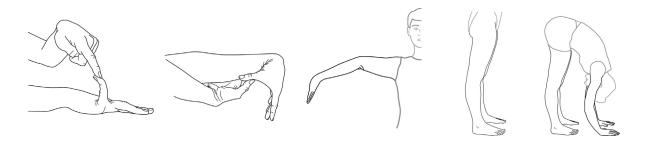
Le cas échéant, l’amplitude des mouvements est mesurée à l’aide d’un goniomètre, un instrument qui mesure l’angle de l’articulation.
L’hypermobilité articulaire généralisée est validée selon les seuils de score suivants :
- Pour les enfants et pré-pubères : au moins 6/9
- Pour les 12 – 50 ans : au moins 5/9
- Pour les + de 50 ans : au moins 4/9
SI le score de Beighton est inférieur d’un point : le questionnaire 5QP doit être positif, soit au moins 2 réponses positives sur 5.Le questionnaire 5QP, créé par Hakim et Graham en 2003, comprend cinq questions, y compris des informations actuelles et historiques sur l’hypermobilité articulaire généralisée.
1. Pouvez-vous aujourd’hui (ou avez-vous déjà pu) poser vos mains à plat sur le sol sans plier les genoux ?
2. Pouvez-vous maintenant (ou avez-vous déjà pu) plier votre pouce pour toucher votre avant-bras ?
3. Enfant, amusiez-vous vos amis en contorsionnant votre corps dans des positions étranges, ou pouviez-vous faire le grand écart ?
4. Enfant ou adolescent, votre épaule ou votre genou se sont-ils luxés plus d’une fois ?
5. Vous considérez-vous avec des articulations hyperlaxes ?
SI le score de Beighton est inférieur d’un point et que cela est justifié, il est recommandé de considérer ATM, Épaules, Hanches, Pieds plats, Poignets, Chevilles, autres doigts de la main.
Critère II – La clinique générale et les antécédents : A+B ou A+C ou B+C ou A+B+C
A – Signes cliniques : au moins 5 points sur 12 nécessaires
- Peau douce et veloutée
- Extensibilité cutanée modérée
- Stries atrophiques ou rougeâtres, vergetures (chez l’enfant, l’homme ou la femme nullipare)
- Papules piezogeniques bilatérales aux talons
- Hernie récurrente ou hernies multiples (inguinale, crurale, ombilicale)
- Cicatrice atrophiques (au moins deux sites) (sans hémosidérine ou papyracée EDSc)
- Prolapsus du plancher pelvien, rectal ou utérin sans antécédents majeurs (chez l’enfant, l’homme ou la femme nullipare)
- Dentition irrégulière ET palais haut ou étroit
- Arachnodactylie (signe du poignet de Walker des deux côtés OU signe du pouce de Steinberg des deux côtés)
- Rapport envergure sur taille au moins 1,05
- Prolapsus mitral léger ou plus important
- Dilatation de la racine de l’aorte avec Z score supérieur à +2
B – Antécédents familiaux de SEDh au premier degré : 1 ou davantage
Un ascendant ou descendant au premier degré, au minimum, répond aux critères de New-York pour le SEDh, c’est-à-dire que le parent (père/mère) ou l’enfant, le frère ou la soeur de la personne examinée doit répondre positivement lui-même aux critères de New-York.
C – Atteintes musculo-squelettiques : au moins 1 point sur 3
- Douleurs musculo-squelettiques d’au moins 2 membres, tous les jours et depuis plus de 3 mois.
- Douleurs diffuses depuis plus de 3 mois
- Dislocation ou instabilité articulaire (sans traumatisme) : au moins 1 point sur 2
- Au moins 3 dislocations de la même articulation OU au moins 2 dislocations pour 2 articulations différentes.
- Instabilité d’au moins 2 sites sans traumatisme auparavant
Critère III – Critères d’exclusion : 3 points nécessaires sur 3
- Il ne faut pas de :
- Peau hyper-extensible type SEDc
- Autre maladie acquise ou héréditaire des tissus conjonctifs, auto-immune
- Autre anomalie génétique des tissus conjonctifs, chondro-dysplasies.
Résumé
Pour évoquer le SEDh, il faut :
- Critère I validé : score de Beighton positif ou -1 au score de Beighton avec 2 réponses positives au 5PQ
- Critère 2 validé : avec A+B ou A+C ou B+C ou A+B+C
- Critère 3 validé : 3/3
Remarques du consortium international
Les comorbidités
Beaucoup d’autres caractéristiques sont décrites dans le SEDh mais la plupart ne sont pas suffisamment spécifiques ou sensibles à l’heure actuelle pour être incluses dans les critères formels du diagnostic. Cela inclut de façon non exhaustive : les troubles du sommeil, la fatigue, le POTS, les troubles gastro-intestinaux fonctionnels, la dysautonomie, l’anxiété et la dépression. Ces autres manifestations systémiques peuvent être plus incapacitantes encore que les symptômes articulaires, entravent souvent la fonctionnalité et la qualité de vie, et doivent toujours être déterminées lors des consultations cliniques.
“While they are not part of the diagnostic criteria, the presence of such systemic manifestations may prompt consideration of hEDS in the differential diagnosis”
Malfait et al., 2017Même si ces comorbidités ne font pas partie des critères diagnostiques, la présence de ces manifestations doit faire s’interroger sur un éventuel SEDh.
Remarques sur le score de Beighton
L’utilisation du système de notation Beighton est censée être une méthode de dépistage. Il est entendu que le sexe, l’âge, l’ethnicité, la musculation, les exercices d’étirement et d’échauffement affectent toutes les Hypermobilités Articulaires (HA) et donc l’Hypermobilité Articulaire Généralisée (HAG). Cependant, la surcompensation musculaire, les blessures et la chirurgie peuvent provoquer tout autant une hypermobilité articulaire qu’une hypomobilité. La surcompensation musculaire, comme les ischio-jambiers tendus, peut affecter le degré d’extension du genou et la flexion lombaire de façon négative, tandis que les exercices d’étirement et de réchauffement le font de façon positive. Les blessures peuvent déstabiliser une articulation ou réduire le mouvement. La chirurgie peut également affecter une articulation. Par exemple, une personne avec une fusion de la colonne lombaire peut ne pas être capable d’avoir une flexion vertébrale « positive » vers l’avant pour le score de Beighton.
« Therefore, like any clinical tool, there is some subjectivity and this is a guideline not to replace the judgement of the experienced clinician. »
Malfait et al., 2017Par conséquent, comme tout outil clinique, il y a une certaine subjectivité et il est important de ne pas remplacer le jugement du clinicien expérimenté. La normalisation des procédures de performance étant nécessaire, ce test de dépistage fait partie des critères nécessaires au diagnostic du SEDh.
Révision des diagnostics
Il était recommandé par le consortium international que les diagnostics posés avant la publication des critères de 2017 ne soient pas modifiés à moins qu’un patient décide de participer à une nouvelle recherche ou ait besoin d’être ré-évalué pour une autre raison (Smith, 2017).
En mars 2017, lors de la présentation de ces nouveaux critères de New-York, Dr Francomano répondait à la question « Vais-je perdre mon diagnostic ? » par :NO. If you have received a diagnosis of hypermobile EDS previously, we do not recommend at this time that you would lose your diagnosis; however, for the purpose of research and the future registry, if you are re-evaluated you should have an updated diagnosis to reflect the changes.
Francomano (2017)Cependant, il semble qu’en France, de plus en plus de diagnostics posés avant 2017 soient revus, du fait de l’obligation de diagnostic en centre de référence ou de compétence lors de la demande d’attribution d’une affection de longue durée (ALD).
Sources
- Malfait F, Francomano C, Byers P, Belmont J, Berglund B, Black J, Bloom L, Bowen JM, Brady AF, Burrows NP, Castori M, Cohen H, Colombi M, Demirdas S, De Backer J, De Paepe A, Fournel-Gigleux S, Frank M, Ghali N, Giunta C, Grahame R, Hakim A, Jeunemaitre X, Johnson , Juul-Kristensen B, Kapferer-Seebacher I, Kazkaz H, Kosho T, Lavallee ME, Levy H, Mendoza-Londono R, Pepin M, Pope FM, Reinstein E, Robert L, Rohrbach M, Sanders L, Sobey GJ, Van Damme T, Vandersteen A, van Mourik C, Voermans N, Wheeldon N, Zschocke J, Tinkle B. 2017. The 2017 international classification of the Ehlers-Danlos syndromes. Am J Med Genet Part C Semin Med Genet 175C:8-26.
- Francomano C, Bloom L. 2017. The 2017 EDS Classification Your Questions Answered. Retrieved from https://ehlers-danlos.com/wp-content/uploads/QandA-2.pdf » rel= »noopener » target= »_blank »>https://ehlers-danlos.com/wp-content/uploads/QandA-2.pdf
- Smith C. 2017. Understanding Hypermobile Ehlers-Danlos Syndrome and Hypermobility Spectrum Disorder. Redcliff-House Publications 2017.



Votre presentation de la classification de New-York est excellente. Par contre ce consensus « mou » essentiellement entre généticiens dans le but (dixit Tinkle) de faciliter l’identification des gènes responsable est hautement criticable pour un clinicien entraîné au diagnostic de cette pathologie et, je pense, accroître la méfiance ou le déni face à une maladie fréquente mais présentée curieusement comme rare peut-être parce que le préjugé de l’association maladie génétique et maladie rare est très implanté dans le public et chez les médecins. A suivre…
Bonjour Professeur,
Nous vous remercions pour le compliment. Nous considérons qu’il est important de connaître les arguments de chacun pour expliquer et réexpliquer.
Nous sommes entièrement d’accord sur le fait que ces nouvelles règles internationales maintiennent actuellement le SED dans son rôle de maladie rare et lâche dans la nature des personnes nouvellement considérées HSD, dont toute la symptomatique est similaire, qui parfois ont même plus d’atteintes systémiques que certains patients SEDh selon New-York. La théorie veut que ces patients seront pris en charge correctement par les médecins traitants, mais la douleur est déjà un domaine méconnu par la plupart, parfois sous-estimé. Alors l’hyperlaxité, ses conséquences musculo-squelettiques et toute l’atteinte du tissu conjonctif possible, que ce soit dans un SED ou un HSD, ses conséquences somesthésiques donc proprioceptives : nous en sommes très loin. Nous espérons pouvoir, par notre travail, participer à la vulgarisation de ces notions, et donner aux personnes SED/HSD les clés d’une gestion optimale.
Bonjour,
Depuis 20 ans, j’ai été diagnostiquée spondylartrite et en milieu hospitalier, ils m’ont fait prendre tous les traitements existants jusqu’au TNF.
Depuis 4 ans, ils ne veulent plus me suivre car je ne réagis à aucuns traitements. Ils m’ont diagnostiquée fybromialgie.
J’ai lu vos fascicules et je me retrouve dedans.
Comment et où dois je aller pour faire un vrai diagnostique.
J’habite en Dordogne.
Je mets un grand espoir en vous.
Dans l’attente de vous lire, je vous prie de croire en ma parfaite considération.
Sandrine BEYLOT
Bonjour, le mieux serait de nous contacter par mail afin que nous puissions vous poser quelques questions et mieux vous diriger. Notre mail : contact@sedinfrance.org
Je vous répondrai dès que je serai disponible.
Cordialement
Marie-Elise Noël
Bonjour j’ai fais le test de beighton et je correspond aux critères. Merci de bien vouloir m’aider s’il vous plaît.
Bonjour, pouvez-vous nous contacter par mail à contact@sedinfrance.org en nous précisant où vous résidez afin que nous puissions vous orienter au mieux ?
Cordialement
Marie-Elise Noël
Bonjour,
Jai été diagnostiquée SEDH et aimerais savoir si des nodules au niveau des articulations des doigts sont liées au SEDH.
Merci d’avance pour votre réponse.
Bonjour, nous ne sommes pas médecins et vous conseillons de consulter le vôtre. Oui, il est possible que des nodules ou kystes sur diverses articulations soient liés au SED mais rien ne dit que les vôtres le sont.
Ma fille a été diagnostiquée SEDh par la Pr. Malfait, sa fille de 7 ans a un score élevé de Brighton. Son autre fille de 10 ans semblait plus raide, mais elle devient prépubère semble avoir aidé à ce qu’elle se retourne le pouce gauche simplement en se déshabillant et est en traitement/repos depuis 2 mois pour les pouce/poignet droits pour une tendinite attrapée en écrivant. Les articulations de ses jambes commencent à craquer. Pourrait-elle être diagnostiquée HSD plutôt que SEDh comme sa grand-mère, sa maman et sa sœur, svp ?
Merci beaucoup pour votre réponse !
Bonjour. Les critères diagnostiques actuels ne sont effectivement pas appropriés pour les enfants. Il est de plus en plus courant que les enfants hyperlaxes et symptomatiques soient déclarés HSD et que l’on surveille l’apparition de signes qui pourraient faire diagnostiquer un SED. Dès lors que l’hypermobilité est symptomatique, il est approprié de débuter une prise en charge précoce, afin que les symptômes soient le plus possible minorés et que l’état de santé général s’améliore.
Bonjour,
J’ai été diagnostiquée fibromyalgique (par un médecin interniste) il y a quelques mois, cependant, on m’a parlé du SEDh et après quelques recherches, je me retrouve à 100% dans le SEDh (bien plus que dans la fibro). Comment faire pour avoir le bon diagnostic ? Vers qui me tourner ?
Je vous remercie par avance de votre réponse.
Bonjour Lauriane. Pouvez-vous nous contacter par mail à contact@sedinfrance.org en nous développant ce qui vous fait penser au SEDh vous concernant, où vous habitez et quels médecins avez-vous déjà consultés ? Cela nous permettra de mieux vous orienter. Je vous remercie.
Bonjour,
Après une histoire de santé de notre 1ere fille plus que compliquée et notre dernière qui ne l’est pas moins …
Étant IDE puer ( arrêtée depuis 10 ans pour m’occuper de mes 3 filles) j’ai subi tous les commentaires et écueils d’être paramédicale ….
Ayant déjà consulté pour notre grande de 15 ans ( généticienne chu Montpellier) refus d’envisager un SEDh alors que tout correspond.
Les derniers soucis de santé de notre dernière 7 ans avec avis d’un médecin urgentiste nous pousse avec le médecin généraliste à demander une consultation pour la fratrie , nous avons une de 13ans aussi, à Necker
Auriez-vous des conseils pour notre famille ? Peut-être un médecin sur Montpellier qui m’aiderait à faire les dossiers de mes filles et moi même.
Je ne suis pas médecin… et pourtant certains rencontrés pour ma grande m’ont demandée de faire ( Dr Dimeglio)
Je pense avoir amené notre grande voir tous les docs spécialisés mais hélas pas d’interniste Pediatrique à Montpellier.
Toute aide sera la bienvenue
J’ai un mari qui me suit dans mes démarches sans soucis mais pas aidant pour tout l’administratif et pec quotidienne…
L’épuisement psychologique et physique me guettent . J’ai moi même pas mal de symptômes et signes depuis l’enfance mais mes enfants passent avant moi.
Je vous laisse mon mail perso
emilie.tornel@free.fR
Je vous remercie d’avoir pris le temps de lire mon mail, dans l’attente d’une réponse
Mme Ferrandis TORNEL Emilie
Bonjour. Je vous invite à nous contacter par mail à contact@sedinfrance.org afin que l’une de nos bénévoles puisse répondre à vos questions.