Le cadre diagnostique 2023 pour l’hypermobilité articulaire généralisée pédiatrique et ses troubles
Le diagnostic du syndrome d’Ehlers-Danlos hypermobile (SEDh) et des troubles du spectre de l’hypermobilité (HSD) est actuellement clinique en l’absence de biomarqueurs. Les critères de New-York de 2017, développés pour le SEDh pour les adultes, sont difficiles à utiliser chez les enfants et les adolescents biologiquement immatures.
De fait, le groupe de travail pédiatrique du consortium international a développé un cadre diagnostique pédiatrique, présenté lors du symposium international de Rome en 2022 et publié dans l’article :
Tofts LJ, Simmonds J, Schwartz SB, Richheimer RM, O’Connor C, Elias E, Engelbert R, Cleary K, Tinkle BT, Kline AD, Hakim AJ, van Rossum MAJ, Pacey V. Pediatric joint hypermobility: a diagnostic framework and narrative review. Orphanet J Rare Dis. 2023 May 4;18(1):104. doi: 10.1186/s13023-023-02717-2. PMID: 37143135; PMCID: PMC10157984.
Tranche d’âge concernée
Le cadre s’applique aux enfants âgés de 5 ans jusqu’à leur maturité biologique.
L’âge minimum convenu est de 5 ans, car les nourrissons et les tout-petits ont une maturité osseuse insuffisante pour une évaluation cliniquement significative. La maturité biologique est définie comme la maturité squelettique avec une vitesse de croissance inférieure à 1 cm/an en utilisant 2 mesures espacées d’au moins 3 mois, ou une radiographie de l’âge osseux.
Les adolescents qui atteignent la maturité biologique avant 18 ans et les jeunes adultes âgés de 18 ans et plus devraient être évalués et réévalués par rapport aux critères actuels de 2017.
Le cadre diagnostique
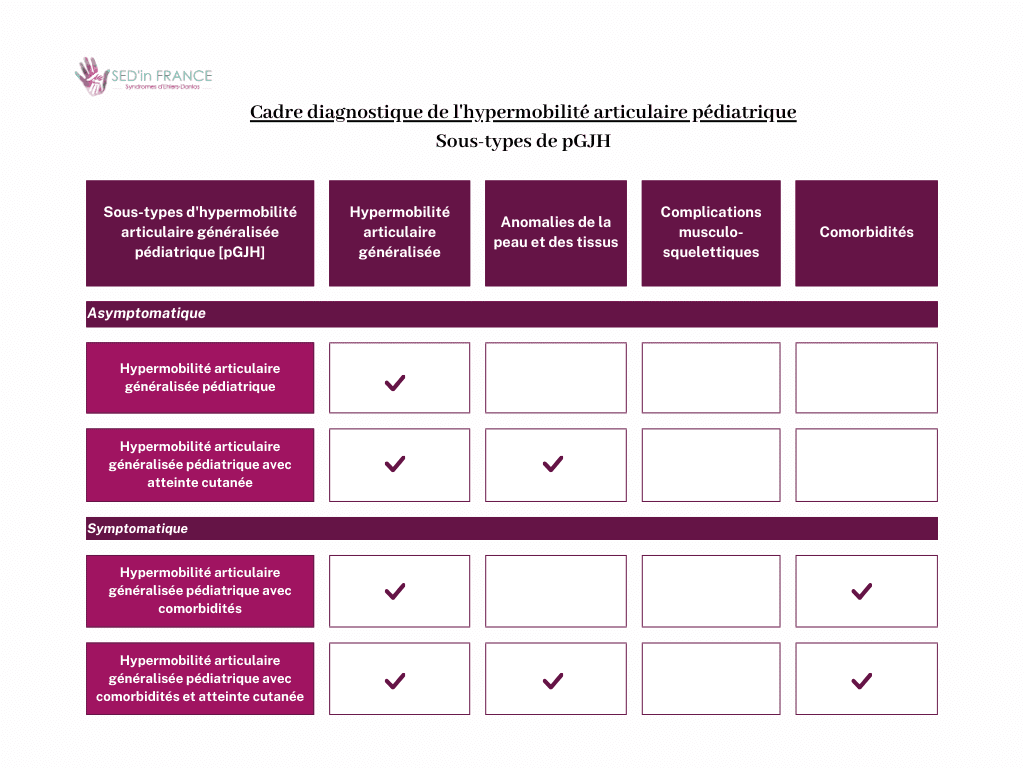
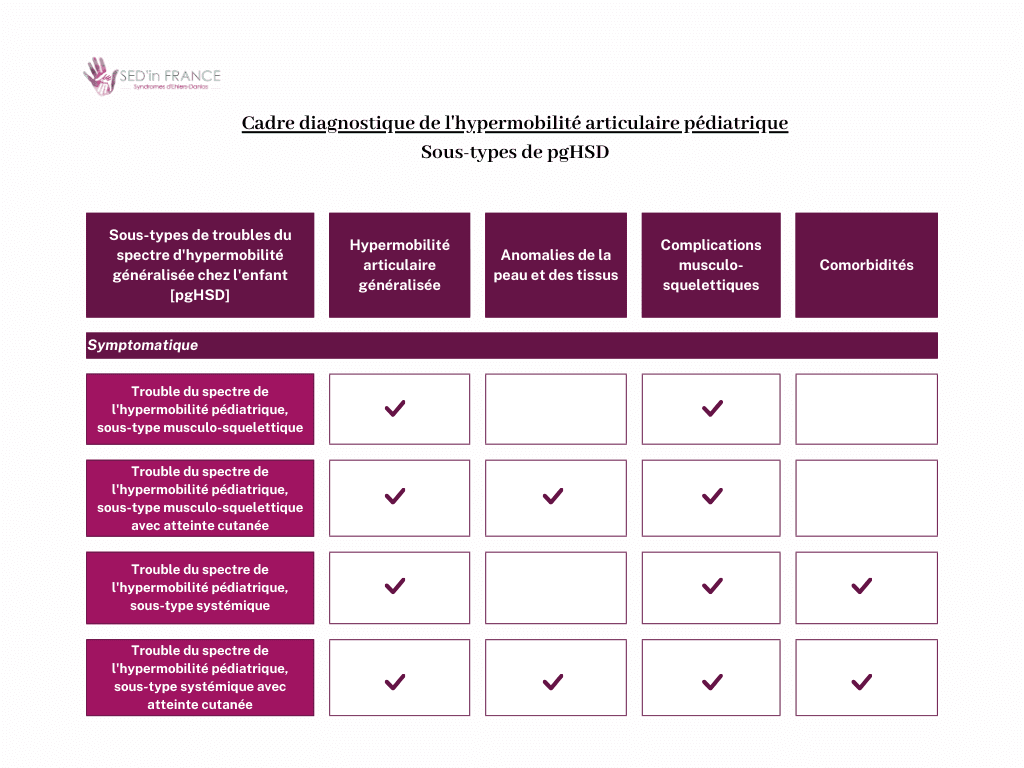
Le cadre de diagnostic se veut fluide, afin que chaque enfant puisse changer de sous-type à mesure que les symptômes et la mobilité articulaire changent. Le cadre comporte quatre catégories principales, avec ou sans implication cutanée, ce qui en donne huit au total.
Selon les nouvelles lignes directrices diagnostiques, les enfants atteints d’hypermobilité articulaire généralisée peuvent appartenir à l’une des huit catégories de sous-types suivantes, en fonction de la présence de :
- Complications musculo-squelettiques
- Anomalies de la peau et des tissus
- Comorbidités.
Les huit catégories de diagnostic pédiatrique
Sous-types d’hypermobilité articulaire généralisée pédiatrique (pGJH) :
- Hypermobilité articulaire généralisée pédiatrique (NB : asymptomatique)
- Hypermobilité articulaire pédiatrique avec atteinte cutanée (NB : asymptomatique)
- Hypermobilité articulaire pédiatrique avec comorbidités
- Hypermobilité articulaire pédiatrique avec comorbidités et atteintes cutanées.
Sous-types de troubles du spectre de l’hypermobilité généralisée pédiatrique (pgHSD) :
- Trouble du spectre de l’hypermobilité généralisée pédiatrique, sous-type musculo-squelettique
- Trouble du spectre de l’hypermobilité généralisée pédiatrique, sous-type musculo-squelettique avec atteinte cutanée
- Trouble du spectre de l’hypermobilité généralisée pédiatrique, sous-type systémique
- Trouble du spectre de l’hypermobilité généralisée pédiatrique, sous-type systémique avec atteinte cutanée.
Les critères de diagnostic
Le cadre de diagnostic comporte cinq questions à aborder lors de l’évaluation des enfants et des adolescents présentant une hypermobilité articulaire.
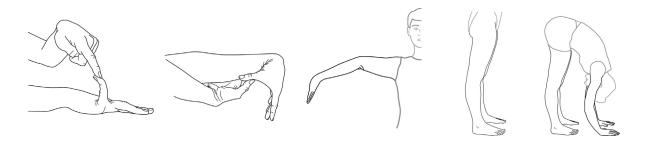
1 – Existe-t-il une hypermobilité articulaire généralisée ?
L’hypermobilité articulaire est évaluée à l’aide du score de Beighton.
L’examen consiste en 5 manoeuvres cotées sur 9 points : plus le score est élevé, plus la laxité est grande.
1. Dorsiflexion passive des auriculaires (5ème doigt) au-delà de 90° – 1 point pour chaque main
2. Apposition passive des pouces sur les fléchisseurs de l’avant-bras – 1 point pour chaque pouce
3. Hyperextension du coude au-delà de 10° – 1 point pour chaque coude
4. Hyperextension du genou au-delà de 10° – 1 point pour chaque genou
5. Flexion du tronc vers l’avant avec les genoux complètement étendus de sorte que les paumes de main peuvent reposer à plat sur le sol – 1 point.
Le cas échéant, l’amplitude des mouvements est mesurée à l’aide d’un goniomètre, un instrument qui mesure l’angle de l’articulation.
Chez l’enfant, l’hypermobilité articulaire généralisée (GJH/HAG) est actuellement établi à un score de Beighton ≥ 6/9.
Même si un score de Beighton ≥ 6 est utilisé dans ce cadre, un examen musculo-squelettique complet doit toujours être entrepris et inclure une évaluation neurologique, neuromusculaire et squelettique, ainsi qu’une évaluation détaillée de chaque articulation symptomatique.
2 – Existe-t-il des anomalies de la peau et autres tissus conjonctifs ?
Le consensus du groupe était de conserver les 5 éléments cutanés conformément aux critères adultes SEDh 2017, « bien que la « peau inhabituellement douce » et la « légère extensibilité cutanée » soient largement subjectives et qu’aucune donnée ne soit disponible sur les papules piézogènes chez les enfants. »
Étant donné que de nombreux jeunes enfants n’ont pas subi de blessures entraînant des cicatrices significatives, il a été convenu de réduire à une l’exigence relative à deux cicatrices atrophiques.
La hernie ombilicale congénitale est un phénomène courant dans la population pédiatrique et les hernies inguinales et ombilicales sont courantes en soins intensifs post-néonatals, les hernies de cette nature ne doivent donc pas être prises en compte. Cependant, les hernies récurrentes sont inhabituelles et suggèrent une certaine fragilité des tissus.
Voici les 5 caractéristiques à évaluer :
- Peau inhabituellement douce – inhabituellement douce et/ou veloutée.
- Extensibilité légère de la peau.
- Larges vergetures inexpliquées sur le dos, les cuisses, la poitrine et/ou à l’abdomen sans antécédent de prise ou perte importante de masse graisseuse ou de poids.
- Cicatrisation atrophique impliquant au moins 1 site et sans formation de véritables cicatrices papyracées et/ou dépôt d’hémosidérine comme on le voit dans le SED classique.
- Papules piézogéniques bilatérales des talons.
- Hernie récurrente à plus d’un site (à l’exclusion de la hernie ombilicale congénitale).
Il a été convenu qu’au moins 3 des 6 caractéristiques cutanées doivent être présentes pour que l’on puisse considérer qu’il s’agit d’une peau atteinte.
3 – Des complications musculosquelettiques sont-elles présentes ?
L’hypermobilité articulaire est parfois associée à des problèmes et des blessures au niveau des articulations et des tissus mous.
On considère les éléments suivants :
- Douleur épisodique liée à l’activité, qui n’est pas chronique en fréquence ou en durée.
- Luxations articulaires récurrentes, subluxations articulaires récurrentes en l’absence de traumatisme et/ou subluxation franche à l’examen physique dans plus d’une articulation.
- Lésions des tissus mous – une déchirure majeure (nécessitant une réparation chirurgicale) et/ou plusieurs déchirures mineures actuelles du tendon et/ou du ligament.
Le consensus du groupe était que, pour des raisons de clarté et de cohérence, la nécessité d’une intervention chirurgicale ou de résultats d’imagerie de lésions tissulaires était le minimum requis pour fournir une certitude quant à la lésion des tissus mous et un diagnostic définitif d’une cause locale.
Une personne est considérée comme souffrant de complications musculo-squelettiques si elle présente au moins deux des éléments précédents.
4 – Note-t-on la présence de comorbidités ?
Les comorbidités sont d’autres problèmes de santé qui surviennent parfois parallèlement à l’hypermobilité articulaire et peuvent avoir un impact supplémentaire sur la qualité de vie.
Le groupe de travail a inclus les comorbidités qui ont été signalées à des fréquences supérieures à 10 %. Même si les comorbidités n’influencent pas le diagnostic dans son ensemble, un sous-type différent dans le cadre est attribué s’ils sont présents et pénibles ou invalidants pour l’enfant.
Les comorbidités retenues ont chacune une définition et un cadre diagnostique propres. Pour valider la présence de la comorbidité, la définition et le cadre diagnostique de celle-ci doivent donc être respectées.
Une personne est considérée comme souffrant de comorbidités si elle est en détresse ou handicapée par l’un des éléments suivants :
- Douleur primaire chronique
- Fatigue chronique
- Troubles gastro-intestinaux fonctionnels
- Troubles fonctionnels de la vessie
- Dysautonomie primaire
- Anxiété
La douleur chronique
La douleur chronique est une douleur qui persiste ou réapparaît pendant plus de 3 mois et est associée à une détresse émotionnelle importante et/ou à un handicap fonctionnel. Dans le cadre de la CIM-11 de l’OMS, la douleur musculo-squelettique chronique est considérée comme secondaire au syndrome d’Ehlers-Danlos. Dans la pratique clinique, des douleurs viscérales, céphalées et oro-faciales chroniques peuvent également être rencontrées dans ce groupe. Le consensus était donc que la douleur chronique en général devrait être considérée comme une comorbidité essentielle.
La fatigue chronique
Après avoir exclu d’autres causes possibles (il n’existe pas de bilan d’exclusion standard validé dans la littérature à notre connaissance), le groupe de travail pédiatrique indique dans son article que la fatigue chronique doit être diagnostiquée selon les critères proposée en 2015 par l’Institut National de Médecine des USA, la fatigue chronique étant alors dénommée maladie d’intolérance systémique à l’effort (SEID : systemic exertion intolerance disease) dans son rapport complet.
Le terme préférentiellement utilisé en France est Encéphalomyélite myalgique (EM, souvent accolé à SFC, pour syndrome de fatigue chronique).

Le malaise post-effort, tel que défini dans le rapport de l’IOM , est l’exacerbation de tout ou partie des symptômes d’un individu (la fatigue, les problèmes cognitifs, les étourdissements, la douleur, une sensation générale de nausée) qui survient après un effort physique ou cognitif et entraîne une réduction de la capacité fonctionnelle. Certaines études ont montré que le malaise post-effort peut survenir rapidement, dans les 30 minutes suivant l’effort tandis que d’autres ont constaté que les patients peuvent ressentir une aggravation des symptômes 1 à 7 jours après l’effort. La durée du malaise post-effort est imprévisible, pouvant durer des heures, des jours, des semaines et même des mois.
L’association Millions Missing France définit le malaise post-effort ainsi : « Appelé aussi exacerbation des symptômes post-effort ou crash, le malaise post-effort apparaît après une surcharge physique, mentale, sensorielle ou émotionnelle qui dépasse même de peu les capacités des malades. Il peut être immédiat, mais est souvent décalé de plusieurs heures à plusieurs jours après la surcharge. Sa durée varie, de quelques heures à plusieurs jours, voire des semaines. C’est un symptôme très spécifique de la maladie. »
Les troubles gastro-intestinaux fonctionnels
Les troubles gastro-intestinaux fonctionnels (aussi appelés syndrome de l’intestin irritable ou du côlon irritable) peuvent survenir chez les patients pédiatriques présentant une hypermobilité. Ces conditions sont diagnostiquées à l’aide des critères de Rome. Le diagnostic de troubles GI fonctionnels est posé une fois que d’autres troubles gastro-intestinaux tels que la maladie cœliaque et la maladie inflammatoire de l’intestin ont été exclus.
Les critères actuels de Rome IV sont :
- Douleurs abdominales récurrentes, au moins 1 jour/semaine au cours des 3 derniers mois, associées à au moins deux des critères suivants :
– Liées à la défécation,
– Associées à un changement de fréquence des selles,
– Associées à un changement de forme (apparence) des selles. - Critères remplis au cours des 3 derniers mois avec apparition des symptômes au moins 6 mois avant le diagnostic.
Pour plus d’information sur les derniers critères de Rome IV, lire ici.
Les troubles fonctionnels de la vessie
Il existe de plus en plus de preuves de la présence d’un dysfonctionnement des voies urinaires inférieures dans le cadre de la présentation clinique de l’hypermobilité symptomatique. Le groupe de travail pédiatrique a convenu qu’il s’agissait d’une comorbidité importante et propose que ces troubles de la vessie soient définis à l’aide des critères NDDIK.
Les troubles fonctionnels de la vessie les plus courants sont :
- incontinence d’effort : lorsque des mouvements (toux, éternuements, rire ou activité physique) exercent une pression sur la vessie et provoquent des fuites d’urine.
- incontinence d’urgence : lorsque une forte envie ou un besoin d’uriner est ressenti et que l’urine fuit avant de pouvoir aller aux toilettes. L’incontinence par impériosité ou d’urgence est souvent appelée vessie hyperactive.
- incontinence réflexe : l’urine fuit sans avertissement ni envie d’uriner.
- incontinence par regorgement : lorsque la vessie ne se vide pas complètement, ce qui fait que trop d’urine reste dans la vessie. Dans l’incontinence par regorgement, l’urine fuit parce que la vessie devient trop pleine.
- incontinence fonctionnelle : lorsqu’un handicap ou un obstacle physique, ou un problème d’élocution ou de réflexion, vous empêche d’atteindre les toilettes à temps.
- incontinence temporaire : elle dure peu de temps en raison d’une situation temporaire, comme l’utilisation d’un certain médicament ou une maladie provoquant des fuites (exemple : infection urinaire ou toux)
- énurésie nocturne.
La dysautonomie
D’après le groupe de travail pédiatrique, il existe une reconnaissance croissante d’une association entre le dysfonctionnement autonome et le SEDh/HSD. Il a donc été convenu qu’il s’agit d’une comorbidité importante, se présentant généralement sous le nom de syndrome de tachycardie orthostatique posturale (POTS) chez les enfants plus âgés.
L’anxiété
L’anxiété a été déterminée comme une comorbidité importante par le groupe de travail. L’article précise que dans l’ensemble, les preuves sont de qualité modérée pour l’anxiété et émergentes pour d’autres troubles de santé mentale, de sorte que la décision consensuelle a été d’inclure l’anxiété uniquement à ce stade. Les mécanismes sous-jacents sont actuellement inconnus.
L’anxiété doit être diagnostiquée à l’aide des critères du DSM-5-TR.
Le trouble anxieux généralisé est diagnostiqué chez des enfants et des adolescents présentant des symptômes anxieux importants et perturbants.
Les critères spécifiques comprennent la présence de chacun des éléments suivants:
- Anxiété et inquiétude excessives que les patients ont des difficultés à contrôler.
- Des symptômes présents sur plus de jours que leur absence pendant ≥ 6 mois.
- Les symptômes provoquent une détresse importante ou nuisent au fonctionnement social ou scolaire.
En outre, les critères ci-dessus doivent être accompagnés d’au moins un des signes suivants :
- Agitation ou surexcitation ou nervosité
- Être facilement fatigué
- Difficultés de concentration
- Irritabilité
- Tension musculaire
- Trouble du sommeil.
Parfois, le trouble anxieux généralisé peut être confondu avec le déficit de l’attention/hyperactivité parce que le trouble anxieux généralisé peut entraîner des troubles de l’attention et se traduire par une agitation psychomotrice (c’est-à-dire, une hyperactivité). Cependant, dans le déficit de l’attention/hyperactivité, les enfants éprouvent également des difficultés à se concentrer et ils sont agités lorsqu’ils ne sont pas anxieux. Certains enfants ont à la fois un déficit de l’attention/hyperactivité et un trouble anxieux.
5 – Les diagnostics différentiels ont-ils été exclus ?
Les troubles du spectre de l’hypermobilité ne peuvent être diagnostiqués qu’après avoir exclu toutes les autres explications possibles des symptômes de la personne.
Cela inclut :
- les types génétiquement définis de syndrome d’Ehlers-Danlos ,
- d’autres troubles héréditaires du tissu conjonctif,
- les affections syndromiques,
- les microdélétions chromosomiques,
- la dysplasie squelettique,
- et les troubles neuromusculaires.
Tests génétiques
Actuellement, le groupe de travail pédiatrique du consortium ne recommande pas les tests génétiques sur tous les enfants atteints de GJH, HSD ou SEDh. Tofts et al. indiquent que les médecins spécialistes doivent rester guidés par leur raisonnement clinique et le milieu de soins de santé dans lequel ils exercent lorsqu’ils décident si des tests génétiques sont nécessaires.
Ressources
Le groupe de travail pédiatrique et the Ehlers-Danlos society proposent des ressources en anglais :
– une checklist de diagnostic disponible ici
– un organigramme disponible ici.
Nous vous proposons une checklist SED’in FRANCE en français, disponible au téléchargement ci-dessous. Si vous l’imprimez en recto-verso, nous vous conseillons d’imprimer la page 4 seule, afin de pouvoir comparer facilement le profil individuel avec le tableau des 8 sous-types.
Grille diagnostic pédiatrique gHSD-GJH
Traduction de la FAQ de The Ehlers-Danlos Society
Vous pouvez consulter la page de The Ehlers-Danlos Society dédiée à ce cadre diagnostique en cliquant ici.
Le diagnostic d’un jeune peut-il évoluer avec le temps ?
Oui. Les catégories de diagnostic sont conçues pour être dynamiques. Un jeune peut changer de catégorie si ses symptômes changent. Une fois qu’un jeune est biologiquement mature, il doit être évalué à l’aide des critères SEDh 2017 pour déterminer s’il souffre d’un SEDh.
Si un enfant a reçu un diagnostic de SEDh avant la mise à jour des critères, doit-il être réévalués à l’aide du nouveau cadre ?
Non. Si un enfant a reçu un diagnostic de SEDh avant la publication des nouveaux critères, il n’est pas nécessaire de le réévaluer, à moins que son médecin ne le juge nécessaire.
Comment cette mise à jour affecte-t-elle les enfants présentant une hypermobilité articulaire localisée ou périphérique ?
Le nouveau cadre de diagnostic est utilisé pour classer les enfants présentant une hypermobilité articulaire généralisée. Les enfants présentant une hypermobilité articulaire localisée ou périphérique n’entrent pas dans l’une des nouvelles catégories de classification, mais peuvent toujours recevoir un diagnostic de HSD localisée ou périphérique s’ils présentent une hypermobilité articulaire symptomatique avec un score de Beighton négatif.
Les enfants de moins de 5 ans peuvent-ils être évalués à l’aide du nouveau cadre pédiatrique ?
Cinq ans est l’âge minimum auquel une hypermobilité articulaire généralisée doit être évaluée. Les nourrissons et les jeunes enfants n’ont pas une maturité osseuse suffisante pour une évaluation clinique significative.
Existe-t-il des codes CIM applicables aux nouvelles classifications ?
Tous les symptômes et problèmes observés dans HSD ont des codes CIM-10 qui peuvent être utilisés même si le terme HSD lui-même n’est pas encore codé dans la CIM-10. Les codes ICD-10 restent utilisés en 2023 même si la CIM-11 a été publiée.
Certains codes, par exemple, sont larges, par exemple pour les douleurs articulaires, les douleurs musculaires, les douleurs nerveuses et les troubles des tissus mous. Dans ces codes, vous trouverez ensuite des sous-codes détaillés parmi lesquels choisir pour les articulations individuelles, les types de lésions des tissus mous, etc., que vos médecins et thérapeutes peuvent choisir pour décrire au mieux la nature de vos préoccupations. Il en va de même pour les comorbidités. Tous les codes des systèmes corporels commencent par une lettre. Par exemple:
G = troubles et maladies du système nerveux, y compris le système nerveux autonome
K = troubles et maladies du système digestif
L = maladies de la peau
M = tissu musculo-squelettique et conjonctif
N = troubles et maladies du système urinaire
Voici, à titre d’exemple, un ensemble de codes CIM-10 qu’un médecin pourrait utiliser pour décrire les problèmes d’articulations, de tissus mous, de POTS et de constipation chez une personne atteinte de HSD :
G90 = syndrome de tachycardie posturale et hypotension orthostatique
K59.01 = constipation à transit lent
M25.5 = douleurs articulaires
M35.7 = hypermobilité, laxité ligamentaire, syndrome
M70 = Troubles des tissus mous liés à l’utilisation, à la surutilisation et à la pression
(Remarque : les codes peuvent varier légèrement entre les mises à jour de version de la CIM-10, mais la structure principale pour identifier un code n’a pas changé.)
La CIM-11 a été introduite en 2022. Tous les pays et toutes les organisations d’un pays n’utiliseront pas encore la CIM-11. Les codes sont différents, mais les principes pour décrire toutes les problématiques du HSD sont les mêmes. Par exemple, l’hypermobilité articulaire est VV60 et les troubles des tissus mous sont des codes FB.
The Ehlers-Danlos Society a demandé au comité de la CIM d’inclure le trouble du spectre de l’hypermobilité comme code à part entière de la CIM.
Sources
- Tofts LJ, Simmonds J, Schwartz SB, Richheimer RM, O’Connor C, Elias E, Engelbert R, Cleary K, Tinkle BT, Kline AD, Hakim AJ, van Rossum MAJ, Pacey V. Pediatric joint hypermobility: a diagnostic framework and narrative review. Orphanet J Rare Dis. 2023 May 4;18(1):104. doi: 10.1186/s13023-023-02717-2. PMID: 37143135; PMCID: PMC10157984.
- 2023 Diagnostic Framework for Pediatric Joint Hypermobility. The Ehlers-Danlos Society
- National Academies of Sciences, Engineering, and Medicine. 2015. Beyond Myalgic Encephalomyelitis/Chronic Fatigue Syndrome: Redefining an Illness. Washington, DC: The National Academies Press. https://doi.org/10.17226/19012.
- A propos de l’EM. Millions Missing France
- Les nouveaux critères de diagnostic du syndrome de l’intestin irritable (Rome IV). Guty Science
- Definition & Facts for Bladder Control Problems (Urinary Incontinence). National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK)
- Troubles anxieux généralisés chez l’enfant et l’adolescent. MSD manuals



Laissez un commentaire !