L’hypermobilité et les troubles du spectre de l’hypermobilité (HSD) selon le Consortium International
Qu’est-ce que l’hypermobilité articulaire ?
L’hypermobilité articulaire désigne la capacité des articulations à de se déplacer au-delà des limites normales. Cette condition peut exister seule ou être partie prenante d’un diagnostic plus complexe. L’hypermobilité peut être locale (une ou deux articulations), périphérique (doigts et orteils) ou généralisée. L’hypermobilité articulaire généralisée est relativement fréquente, survenant chez environ 2-57% de différentes populations.
L’hypermobilité articulaire se dépiste à l’heure actuelle à l’aide de deux outils : le score de Beighton et le questionnaire en 5 parties (5QP).
Le score de Beighton
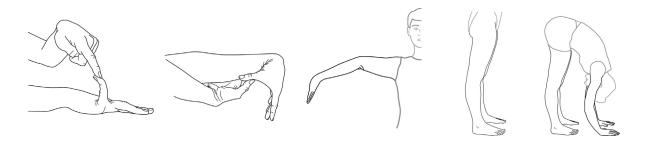
L’examen consiste en 5 manoeuvres cotées sur 9 points : plus le score est élevé, plus la laxité est grande.
1. Dorsiflexion passive des auriculaires (5ème doigt) au-delà de 90° – 1 point pour chaque main
2. Apposition passive des pouces sur les fléchisseurs de l’avant-bras – 1 point pour chaque pouce
3. Hyperextension du coude au-delà de 10° – 1 point pour chaque coude
4. Hyperextension du genou au-delà de 10° – 1 point pour chaque genou
5. Flexion du tronc vers l’avant avec les genoux complètement étendus de sorte que les paumes de main peuvent reposer à plat sur le sol – 1 point.
Le cas échéant, l’amplitude des mouvements est mesurée à l’aide d’un goniomètre, un instrument qui mesure l’angle de l’articulation.
Le questionnaire en 5 parties (5QP)
Le questionnaire 5QP, créé par Hakim et Graham en 2003, comprend cinq questions, y compris des informations actuelles et historiques sur l’hypermobilité articulaire généralisée.
1. Pouvez-vous aujourd’hui (ou avez-vous déjà pu) poser vos mains à plat sur le sol sans plier les genoux ?
2. Pouvez-vous maintenant (ou avez-vous déjà pu) plier votre pouce pour toucher votre avant-bras ?
3. Enfant, amusiez-vous vos amis en contorsionnant votre corps dans des positions étranges, ou pouviez-vous faire le grand écart ?
4. Enfant ou adolescent, votre épaule ou votre genou se sont-ils luxés plus d’une fois ?
5. Vous considérez-vous avec des articulations hyperlaxes ?
L’hypermobilité articulaire généralisée
Depuis mars 2017, de nouveaux seuils au score de Beighton ont été définis pour valider l’hypermobilité articulaire généralisée nécessaire pour un diagnostic de SEDh :
SI le score de Beighton est inférieur d’un point : le questionnaire 5QP doit être positif, soit au moins 2 réponses positives sur 5.
SI le score de Beighton est inférieur d’un point et que cela est justifié : considérer ATM, Épaules, Hanches, Pieds plats, Poignets, Chevilles, autres doigts de la main.
Les troubles du spectre de l’hypermobilité (HSD)
La classification internationale des SED de 2017 vise à clarifier les troubles de l’hypermobilité. Pour cela, la nouvelle notion de HSD (Hypermobility Spectrum Disorders) a été créée.
Les troubles du spectre de l’hypermobilité (HSD) constituent un groupe d’affections liées à l’hypermobilité articulaire. Un HSD doit être évoqué après avoir exclu d’autres diagnostics possibles, tels que l’un des syndromes d’Ehlers-Danlos, y compris le SEDh (SED hypermobile).
Le consortium propose donc de classer les personnes avec hypermobilité articulaire comme suit :
1. Les individus avec hypermobilité articulaire sans symptômes : LJH, PJH, ou GJH asymptomatiques.
2. Les individus avec un trouble bien défini avec hypermobilité articulaire, comprenant également le SEDh.
3. Les personnes présentant des symptômes associés à l’hypermobilité articulaire mais ne répondant pas aux critères / diagnostics d’un syndrome. Pour ces personnes, le terme « troubles du spectre de l’hypermobilité » (HSD) est proposé. L’hypermobilité articulaire peut survenir sans symptômes chez plusieurs individus de la même famille, avec ou sans SEDh dans cette famille.
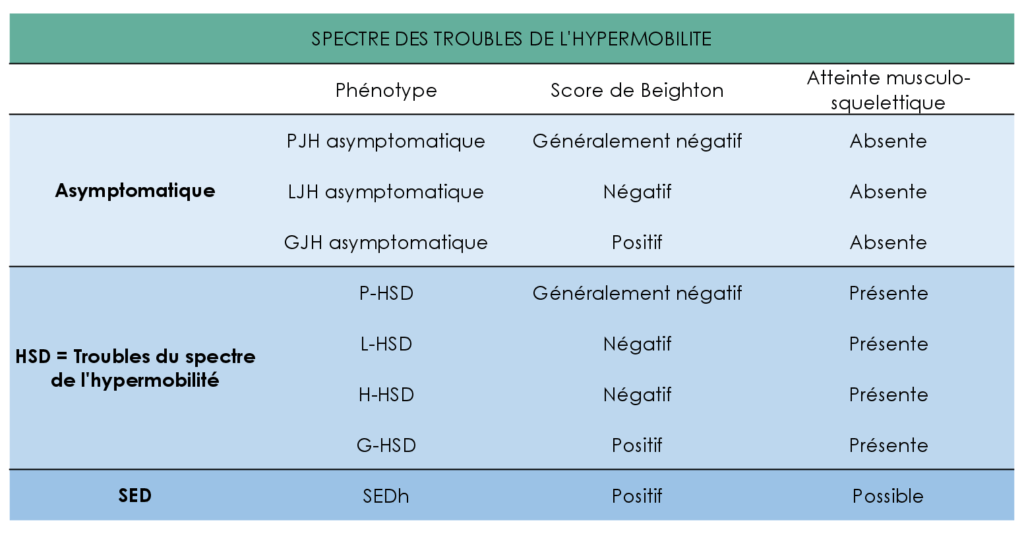
P-HSD : Trouble du spectre de l’hypermobilité périphérique ; L-HSD : Trouble du spectre de l’hypermobilité localisé ; H-HSD : Trouble du spectre de l’hypermobilité historique ; G-HSD : Trouble du spectre de l’hypermobilité généralisé.
SEDh : Syndrome d’Ehlers-Danlos hypermobile
Selon le consortium international, le spectre de l’hypermobilité articulaire va donc des Hypermobilités articulaires asymptomatiques (LJH, PJH et GJH) jusqu’au SEDh dans le cadre des syndromes d’Ehlers-Danlos. Entre ces entités se trouvent les HSD, les troubles du spectre de l’hypermobilité, que l’on distingue en 4 catégories :
L’hypermobilité articulaire est limitée aux mains et/ou aux pieds et s’accompagne d’une ou plusieurs manifestations musculo-squelettiques secondaires
L’hypermobilité articulaire est limitée à une articulation ou un groupe d’articulations et s’accompagne d’une ou plusieurs manifestations musculo-squelettiques secondaires liées aux articulations touchées par l’hypermobilité.
L’hypermobilité articulaire généralisée est auto-déclarée par rapport aux capacités antérieures (par exemple questionnaire 5QP positif avec 2 réponses au moins) mais le score de Beighton actuel est négatif. Cela s’accompagne d’une ou plusieurs manifestations musculo-squelettiques secondaires. Toute affection rhumatologique ou autre diagnostic de HSD doit avoir été écarté avant de porter ce diagnostic.
L’hypermobilité généralisée est objectivable (par le score de Beighton entre autres) et s’accompagne d’une ou plusieurs manifestations musculo-squelettiques secondaires. Le diagnostic de SEDh doit avoir été écarté par un examen physique minutieux avant de poser le diagnostic de G-HSD.
Les manifestations cliniques de ces différents phénotypes sont variables mais largement chevauchantes ! Une étude de généalogie détaillée peut identifier des membres de la même famille appartenant aux trois phénotypes (Hypermobilité asymptomatique, HSD, SEDh) et présentant un degré d’invalidité variable…
Les manifestations musculo-squettiques secondaires
Lorsque l’hypermobilité articulaire n’est pas asymptomatique, elle peut s’accompagner de symptômes résultant de cette hypermobilité. Ils doivent être évalués et nécessitent une prise en soins adaptée.
Le traumatisme
L’articulation hypermobile peut être prédisposée à un excès de macro et de microtraumatismes.
– Le macrotraumatisme correspond aux luxations, subluxations et autres lésions des tissus mous, c’est-à-dire toute forme de lésion des muscles, des ligaments, des tendons, de la synoviale et du cartilage. Le macrotraumatisme est très probablement le résultat de traumatismes isolés ou récurrents dus à des mouvements excessifs des articulations au-delà des axes physiologiques, potentiellement aggravés par l’instabilité articulaire. Le macrotraumatisme entraîne généralement une douleur aigue et une perte de la fonction articulaire.
– Le microtraumatisme est une blessure discrète, généralement non perçue par l’individu ou le praticien. Cependant, avec le temps, cela pourrait prédisposer à des douleurs récurrentes ou persistantes et potentiellement à une arthrose précoce.
Bien que l’hypermobilité articulaire soit largement acceptée comme prédisposant à des douleurs musculo-squelettiques récurrentes, ni la douleur chronique ni l’arthrose précoce ne sont une complication obligatoire de l’hypermobilité articulaire.
La douleur chronique
La douleur musculo-squelettique occasionnelle et récurrente est une manifestation immédiate fréquente de l’hypermobilité articulaire, puisque conséquence naturelle de la prédisposition au trauma.
La douleur chronique serait une complication possible à long terme de l’hypermobilité articulaire. Certaines études récentes montrent l’existence d’une hyperalgésie chez les patients, c’est-à-dire une sensibilité accrue à la douleur. D’autres études mettent en lumière un nombre important de neuropathies à petites fibres chez les patients SED (hypermobile, vasculaire, classique), ce qui pose la question d’un lien direct entre l’altération de la fonction du tissu conjonctif et le traitement anormal de la douleur.
Une proprioception perturbée
Chez les patients symptomatiques, l’hypermobilité articulaire peut s’accompagner d’une perturbation de la proprioception et d’une faiblesse musculaire. Ces deux manifestations s’influenceraient mutuellement et pourraient mener à un cercle vicieux de limitation des activités : ne pas comprendre où se situent les articulations et quelle force musculaire est nécessaire pour les utiliser contribue inéluctablement à diminuer l’activité quotidienne. Les mécanismes sous-jacents à cela sont mal compris mais cela doit tout de même impérativement être pris en compte pour le plan thérapeutique.
Chez l’enfant, certaines études suggèrent une association significative entre l’hypermobilité articulaire généralisée et un trouble de la coordination du développement, dont la dyspraxie du développement. L’interaction entre une mauvaise proprioception et une faiblesse musculaire lors de l’élaboration du schéma moteur pourrait être un mécanisme explicatif.
Autres traits musculo-squelettiques
Les personnes avec hypermobilité articulaire généralisée (G-HSD) peuvent présenter d’autres conditions musculo-squelettiques en lien avec les forces mécaniques (poids corporel, activités sportives, latéralisation, etc) exercées lors de la croissance sur les tissus musculo-squelettiques « plus mous » du G-HSD. Seraient donc associés : les pieds plats, le valgus de coude, la scoliose non congénitale légère à modérée, la cyphose et la lordose accentuées. Il existerait également de façon indirecte une réduction de la masse osseuse.
Autres manifestations
On reconnait de plus en plus l’association de l’hypermobilité articulaire avec des préoccupations telles que, entre autres :
– des symptômes cardiovasculaires : dysautonomie, POTS (tachycardie orthostatique), hypotension
– des troubles gastro-intestinaux fonctionnels
– des troubles vésico-sphinctériens
– des troubles anxieux (trouble panique, agoraphobie…).
Ces symptômes peuvent nuire à la qualité de vie de façon importante et doivent donc être absolument considérés lors de la mise en place du plan thérapeutique.
Pourquoi ce nouveau terme de HSD ?
Afin de réduire l’hétérogénéité et de faciliter la recherche des causes génétiques sous-jacentes au SEDh, les critères diagnostiques de New-York 2017 sont plus stricts que les critères de Villefranche. Ainsi, certains patients préalablement considérés comme SED hypermobiles ne rentreront plus dans les nouveaux critères de SEDh.
“The new criteria of hEDS are stricter than the old Villefranche nosology […] and the Brighton criteria […]. This is intended to define a more homogeneous phenotype shared among patients who require long-term medical attention for hEDS and to facilitate scientific identification of the underlying genetic cause(s) of the condition. Accordingly, some patients meeting the old Villefranche and Brighton criteria will not meet the new hEDS criteria. For all these individuals not showing a sufficiently convincing hEDS phenotype, some alternative labels within the above-mentioned spectrum are presented. »
Tinkle et al. 2017
De nombreux chercheurs et praticiens avec une expérience de l’hypermobilité articulaire et de ses conditions connexes indiquent que les limites séparant le spectre continu des troubles musculo-squelettiques liés à l’hypermobilité articulaire (HSD) et le « vrai » phénotype de SEDh ne sont pas toujours simples et parfois arbitraires ! Tandis que l’identification de critères plus stricts pour le SEDh,pour favoriser la recherche génétique, essaie de clarifier la classification des SED, elle laisse de nombreux patients «non syndromiques» souffrant avec les multiples manifestations secondaires liées à l’hypermobilité. Ces patients ont de réels besoins médicaux même s’ils ne répondent pas aux critères de SEDh ou un autre syndrome. Ils seront désormais classés dans les HSD, troubles du spectre de l’hypermobilité.
Le consortium international insiste sur le fait que les termes utilisés auparavant doivent désormais ne plus être employés : syndrome d’hypermobilité articulaire (JHS), syndrome d’Ehlers-Danlos de type hypermobile (EDS-HT), syndrome d’Ehlers-Danlos de type 3, etc.
L’expression « spectre SED » est également impropre.
Les syndromes génétiques avec hypermobilité articulaire
Le Syndrome d’Ehlers-Danlos n’est pas l’unique pathologie génétique du tissu conjonctif s’accompagnant d’une hypermobilité articulaire, il est donc important que les autres hypothèses soient écartées.
Exemples de diagnostic différentiel :
– Syndrome de Marfan
– Syndrome de Loeys-Dietz
– Syndrome de Beals
– Syndrome de tortuosité artérielle



Bonjour.
Malgré les explications, je ne comprends pas la différence entre un trouble du spectre de l hypermobilité et un Sed hypermobile.
Pourriez vous me l expliquer ?
Merci beaucoup
Gaëlle
Bonjour,
la frontière a été fixé à des fins de recherche.
Le SED est censé présenter une atteinte de la matrice extra-cellulaire et donc une atteinte des tissus conjonctifs.
Le HSD n’est pas censé présenter une atteinte de la matrice extra-cellulaire et donc ne présente pas d’atteinte des tissus conjonctifs (pas de hernies, pas de prolapsus, pas de symptôme cutané, etc).
Bonjour,
Mais alors si la matrice extracellulaire et donc les tissus conjonctifs ne sont pas affectés, qu’est-ce qui provoque les symptômes du HSD? Et est-ce que le HSD est également génétique comme le SED?
Autre question, est-il possible d’avoir un SEDh « latent », c’est-à-dire qui n’est pas présent du tout pendant l’enfance mais qui se déclarerait plus tard dans la vie, par exemple vers 16-17 ans ?
Bonjour Lizzie. Selon le consortium, pour le moment, l’hypothèse est que c’est l’hypermobilité qui crée les troubles proprioceptifs. Ensuite, certainement que la douleur est en lien avec de nombreux symptômes, la sensibilisation centrale étant un point commun à de nombreux syndromes (syndrome de l’intestin irritable, migraine …). Le consortium international détaille peu leurs hypothèses pour le moment.
La distinction est arbitraire comme nous l’avons dit, et n’a pour objectif pour le moment que d’aider la recherche…
Le HSD ne serait pas génétique.
Le SED oui.
Mais il suffit d’une hernie pour passer d’un HSD non génétique à un SED génétique …
Bref… les choses sont encore bien floues et ne sont là que pour aider la recherche, je le répète. Ce qui compte, pour nous, c’est la prise en soins !
Pour répondre à votre dernière question, le SED est là, mais les symptômes peuvent être peu présents et se déclencher réellement plus tard, oui, à la faveur d’un événement physiologique (la puberté, la grossesse, un accident…) ou autre. Le corps ne peut plus compenser ce qu’il a compensé depuis le début : les douleurs et la fatigue se font bien plus visibles..
Merci pour cette article limpide.
J’ai été diagnostiqué HSD l’année dernière après un véritable parcours du combattant, notamment en ce qui concerne le volet professionnel de santé (beaucoup ont niés mes maux sous prétexte de dépression).
J’ai aujourd’hui des phases douloureuses qui peuvent durer plusieurs mois et des phases de « plateaux » où je me sens plus ou moins bien.
Mes épaules me font très mal dans ces phases là, ainsi que ma nuque, mes bras et mes mains, le tout avec des manifestations déroutantes : sensation étrange, picotement, fourmillements, etc.
Suis-je éligible d’après vous aux vêtements de compression sur mesure qui pourrait, si j’ai bien compris, avoir un effet antalgique et proprioceptif ?
Excellente journée.
Sylvain
Bonjour Sylvain. Les vêtements compressifs ont pour but premier l’amélioration de la proprioception et de la stabilité posturale. L’objectif a moyen terme est la diminution de la douleur, mais il faut bien comprendre que ce n’est pas un effet immédiat (comme le montre la dernière étude publiée : en 4 semaines, la différence entre un groupe avec vêtements + kiné et un groupe avec uniquement kiné n’est pas significative statistiquement au niveau douleur : Les vêtements compressifs améliorent la stabilité posturale..
Il est fort probable que des compressifs vous aident effectivement à diminuer les douleurs d’épaules, de bras et de mains. En tant que HSD, il est tout à fait possible de se les faire prescrire par votre médecin traitant.
Au niveau des sensations que vous ressentez, il faut également investiguer. Vos sensations de fourmillements et de picotements pourraient être des douleurs neuropathiques (nécessitant parfois un traitement médicamenteux spécifique), ou une névralgie cervico-brachiale, fréquente en raison de l’instabilité cervicale et des multiples contractures de la sphère cervicales/trapèzes, qui nécessite une prise en charge en kinésithérapie.
Bonjour, je suis en cours de diagnostique jai ete diagnostiquer hsd généraliser, le syndrome ma deja ete evoquer de nombreuse fois. Mais si il se révèle que je n’ai qu’ hsd, es ce dans les maladies rares de la mdph pour avoir des prises en charges ? Merci davance pour votre reponse
Bonjour. Les HSD sont des troubles fréquents, ce n’est pas une maladie rare. Par contre, cela n’a aucune incidence sur la MDPH puisque celle-ci ne statue pas sur un diagnostic mais bien sur les incapacités en lien avec votre état de santé.
Bonjour mon mari a été diagnostiqué S.E.D. hypermobile par un médecin référent il y a deux ans. Mon fils lui a été vu par une généticienne qui lui a fait un exome : il s’est avéré qu’il y avait un mutation génétique dans le gène SCN9A et cette mutation s’est également retrouvée chez mon mari. La généticienne nous a expliqué que cette mutation était associée à des pathologies de type canalopathies (sodiques) mais que la mutation identifiée n’a jamais été décrite dans la littérature et donc qu’il était impossible de l’associer à un phénotype connu précis. Mais la symptomatologie présente chez mon fils et mon mari correspond à « une neuropathie des petites fibres du à une canalopathie sodique. J »en ai parlé au médecin référent qui du coup « exclut le diagnostic de syndrome d’ehlers danlos hypermobile » car il dit « qu’on ne peut sur un simple examen clinique infirmer un résultat biologique moléculaire ». Si je comprends bien il annule le diagnostic de SED hypermobile qu’il a fait lui-même deux ans auparavant !!! Ne peut-on avoir deux maladies génétiques ?
Bonjour, la neuropathie des petites fibres semble de plus en plus être une caractéristique commune chez les personnes avec un Syndrome d’Ehlers-Danlos, comme l’indique cet article : https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4940063/.
En théorie, il n’y a aucune raison d’infirmer un diagnostic de SED hypermobile pour la simple raison de la présence d’une NPF avec marqueur génétique.
Cordialement
Marie-Elise Noël
Bonjour,
Je suis kiné en Belgique. Une de mes patientes a eu un diagnostic de HSD.
Quel type de prise en charge kiné est indiqué ?
Merci
Bonjour. Veuillez m’excuser pour le délai de réponse à votre commentaire : il ne nous avait pas été signalé. La prise en charge musculosquelettique d’un HSD est la même que celle d’un HSD. Je vous invite par exemple à lire sur ce lien : La kinésithérapie pour les SED/HSD par Benoît Bonneté (Rencontres du GERSED en Normandie 2019) ou encore celui-ci : Exemple de prise en charge en kinésithérapie selon le PNDS.
Sur simple demande par mail, vous pourrez accéder à notre espace professionnel si vous le souhaitez. Cet espace professionnel contient les articles scientifiques qui nous paraissent utiles pour la prise en soins triés par catégories.
Cordialement
Marie-Elise Noël
Le score de Beighton
« L’examen consiste en 5 manoeuvres cotées sur 9 points : plus le score est élevé, plus la laxité est grande »
Est-ce que le mot laxité est correctement employé ici ? Ne s’agirait-il pas plutôt d’hypermobilité ? Dans quel contexte peut-on utiliser le mot laxité et un exemple svp. Merci par avance.
Bonjour. En anglais, il n’y a absolument aucune différence entre laxité et hypermobilité : seul le terme « hypermobility » existe dans la littérature scientifique. Le test de Beighton teste la laxité passive des ligaments, et pourtant, est appelé test d’hypermobilité.
Cordialement
Bonjour,
Suite à de longues douleurs chroniques, mon médecin, en Suisse, m’a diagnostiqué une hypermobilité articulaire, équivalent donc du HSD selon votre article.
Or, ces questions se portaient également sur d’autres facteurs (révélés positifs chez moi) : myopie, peau distendue (vergetures fréquentes), hématomes récurrents (un tout petit rien me laisse un hématome pas possible!). Ce même médecin me parle de problème de collagène, mais je ne retrouve quasi jamais ce point dans les différents articles que je peux lire.
Pouvez-vous m’en dire plus à ce sujet?
Merci d’avance et merci pour cet espace.
Bonjour Ophélie, il existe de nombreuses pathologies du collagène, et parmi elles, il y a les SED. Je vous conseille une consultation en service de génétique au CHUv de Lausanne, par exemple, afin de creuser ce sujet.
Cordialement
Marie-Elise NoËl
Bonjour,
Je suis du Québec. Ici on utilise sans cesse le terme hyperlaxe. Au niveau diagnostiqué et symptômes, y a-t’il une différence entre hyperlaxité et le HSD?
J’ai vu un physiatre cette semaine et il n’a ni infirmé ni confirmé un un HSD. J’avais déjà exclus par prise de sang les SED et je ne suis pas assez laxe pour être un SEDH. Par contre en plus d’un score de Beighton de 7/9 (à 42 ans) et un Chiari 1, j’ai plusieurs symptômes dérangeants tel que: troubles proprioceptifs, troubles digestifs et difficultés aux toilettes, troubles de focus visuel et parfois diplopie de l’oeil gauche, hypersalgie, douleurs et fatigue chronique, subluxation, contractures musculaire parfois des légères allergies ou SAMA dont j’ignore encore la/les cause(s), légers vertiges mais aucun POTS etc… Historique d’entorses et de tendinites un peu partout.
Puis-je supposer que je suis HSD?
Je suis un peu mêlée.
Merci
Véronique
Bonjour Véronique. La littérature anglophone utilise de façon indifférenciée hypermobilité articulaire/hyperlaxité. On peut considérer que ce sont donc deux notions similaires puisque la différenciation n’est pas source de consensus.
Le HSD se diagnostique dès lors qu’il y a hyperlaxité/hypermobilité et troubles associés tels que douleur chronique, fatigue, blessures (entorses, subluxations…), troubles proprioceptifs par exemple. Donc oui, votre médecin traitant peut poser le diagnostic de HSD si tel est le cas pour vous puisque les autres pathologies pouvant expliquer vos symptômes ont été écartées.
Cordialement
Marie-Elise Noël
Bonjour ,
Si le hsd ne releve pas des centre de competence est ce que le medecin traitant peut poser le diagnostic et faire le suivi? Aussi que faire d’anciens diagnostic de sed qui par la suite ont ete gonsidere hsd au centre de reference? Est ton tenu de suivi le centre de reference ou le premier diagnostic????? Merci
Bonjour Gloria. En principe, tout médecin peut faire le diagnostic de HSD dès lors que les autres pathologies sont écartées. Donc oui, un médecin traitant peut poser le diagnostic et faire le suivi.
En ce qui concerne les anciens diagnostics de SED, avant 2017 : il était en théorie acquis qu’il n’y avait aucune raison de modifier le diagnostic s’il n’y avait pas de participation à une étude clinique ou de doutes sur la prise en charge qui ne serait pas adaptée. Malheureusement, il y a la théorie et la pratique. Les personnes SED étant renvoyées vers les centres de référence et de compétence pour confirmer le diagnostic, au moment du renouvellement de leur ALD, voient souvent leur diagnostic changer : de SED à HSD. Au final, peu importe : la prise en charge est identique !! Ce n’est qu’une étiquette…
Bonjour. j’ai été diagnostiquée sed hyper mobile je plie réellement dans tous les sens j’ai la peau très fine et fragile et vasculaire j’ai la valve mitrale qui reflue deux de mes frères sont décédés à 45 ans je suis perpétuellement fatiguée au point de ne plus pouvoir aller faire mes courses donc malnutrition je souffre terriblement de toutes les articulations doigts y compris à qui dois-je m’adresser pour être prise en charge de façon efficace je suis totalement perdue merci de votre réponse
Bonjour. Le mieux pour ce type de questions est de nous contacter par mail à contact@sedinfrance.org, en nous expliquant votre parcours et en nous indiquant où vous habitez. Nous ferons au mieux pour vous orienter.
Bonjour, je vous écris de Bruxelles, j’ai 59 ans. Mon médecin généraliste m’a diagnostiqué un probable SEDH, j’ai un rdv chez une rhumatologue en centre hospitalier. Mais quel est le centre de réf en Belgique? Est-ce à Gand UZ? Chez quel médecin? J’ai un rdv chez un médecin spécialisé ds le SED pour novembre 2025! Entre temps j’ai bcp de douleurs neuro-pathiques et de fatigue. Merci de prendre le temps de nous répondre individuellement, c’est généreux de votre part. Merci Danïelle S
Bonjour. Le centre considéré comme référent en Belgique est le centre de génétique médicale de Gand, avec le Pr Franciska Malfait.
En attendant un RDV avec des spécialistes, il est tout de même tout à fait possible d’obtenir des consultations avec d’autres spécialistes en lien avec vos symptômes pour essayer de trouver un soulagement.
N’hésitez pas à me contacter par mail à contact@sedinfrance.org si besoin d’adresses autres.
Bonjour,
J’ai un enfant de 7 ans, il est hyperlaxe avec une peau fragile et des plaies qui cicatrisent mal (larges cicatrices sur le front et les deux genoux), une hernie ombilicale et des pieds plats. Le diagnostic de HSD a été évoqué après avoir éliminé toutes les formes du SED y compris la forme hypermobile ( pas assez de critères) . Le score de Beighton est à 4/9.
– Peut-on avoir l’atteinte cutanée et l’hernie dans le HSD ? ou bien c’est un signe qu’il peut s’agir d’un début de SEDh ?
– Y a-il un risque pour mes futures enfants d’être atteints de l’ HSD ?
Bonjour. Je vous invite à lire le nouveau cadre diagnostique pour les enfants et adolescents. Il concerne l’hypermobilité articulaire généralisée, et on peut retrouver les mêmes symptômes et comorbidités dans un HSD localisé (avec un Beighton inférieur à 6 pour un enfant). L’article est ici : Le cadre diagnostique 2023 pour l’hypermobilité articulaire généralisée pédiatrique et ses troubles.
Il est tout à fait possible de présenter des signes de fragilité tissulaire (atteinte cutanée et hernie), sans que ce soit un SEDh. Les différences entre un SEDh et un HSD sont minces, et surtout encore à étudier !
Merci. je suis du Maroc je suis gravement malade et ma fille aussi, mes enfants sont hyperlaxes et ont de vrais problèmes, on est mal diagnostiqué et mal traité par les medecins qui ne comprennent pas ce syndrome. est ce que vous pouvez m aider a monter une association vue que j ai une petite santé, c est tres difficile pour moi de bouger. merci
Bonjour. Nous sommes dans l’incapacité d’aider à monter une association, étant nous-mêmes malades. Nous vous conseillons de chercher des personnes au Maroc qui vivent la même choses que vous, pour trouver la force ensemble de faire avancer les choses. De votre côté, apprenez-en autant que possible sur les SED et HSD, pour pouvoir défendre cette cause auprès des professionnels de santé.
Bonjour,
Mon fils et moi avons eu un diagnostic de SEDH en 2019 par le Dr Hamonet.
Pour ma part depuis toujours on me disait que j’étais Hyperlaxe.
J’ai été suivi 1 an environ, mais mais la sécurité sociale ne voulait plus prendre ne charge l’oxygène, et les frais médicaux à avancer étaient trop coûteux (meme si en partie remboursés après), parce que je netais pas fans un centre de référence, j’ai donc arrêté tout suivi.
J’ai le dossier à la maison à remplir pour l’hôpital de Garches, mais il est noté » une lettre d’adressage d’un médecin specialiste hospitalier » est-ce nécessaire si j’ai le document diagnostic du Dr Hamonet ? Si non, vers qui je dois me tourner.
Bonne journée
Bonjour,
Pour accéder au centre de référence de Garches, il faut désormais suivre la procédure indiquée ici : https://mon.aphp.fr/demande-rendez-vous/service-51-68-formulaire-1024
Il est obligatoire de passer par un spécialiste hospitalier, de même qu’il vous sera demandé de fournir des résultats d’examens récents.