Le déficit proprioceptif dans le SED/HSD
Lorsque l’on commence à s’intéresser aux Syndromes d’Ehlers-Danlos et aux troubles du spectre de l’hypermobilité (HSD), le terme « proprioception » revient très régulièrement dans nos lectures.
La 1ère chose que l’on retient sur cette fameuse proprioception est qu’il s’agit du sens qui permet de connaître le positionnement de son corps dans l’espace. L’on comprend donc que lorsque la proprioception est déficitaire, le heurt d’obstacles est fréquent : chambranles de porte, coins de meuble, placards ouverts… les chocs sont réguliers dans le SED/HSD.
Mais la proprioception n’est pas que ça, bien au contraire.
De plus, la proprioception n’est pas seule à être altérée dans le corps d’une personne SED : tout le système somesthésique, notion bien plus étendue, est touché.
Nous allons tenter de vous expliquer de manière volontairement simplifiée, schématique, ce que recouvre le système somesthésique et en quoi comprendre son altération peut permettre de gérer son SED/HSD.
Le système somesthésique
Le système somesthésique, ou somato-sensoriel, collecte toutes les informations sensorielles provenant du corps.
Ces informations sensorielles proviennent de multiples capteurs :
– Des capteurs cutanés, qu’on appelle extérorécepteurs,
– Des capteurs proprioceptifs, qu’on appelle propriocepteurs : ils nous renseignent sur notre posture (position dans l’espace) sur nos sensations musculaires et squelettiques (position de nos membres par rapport à notre corps)
– Des capteurs internes appelés intérorécepteurs : ils renseignent sur la sensibilité viscérale, sur tout ce qui se passe à l’intérieur.
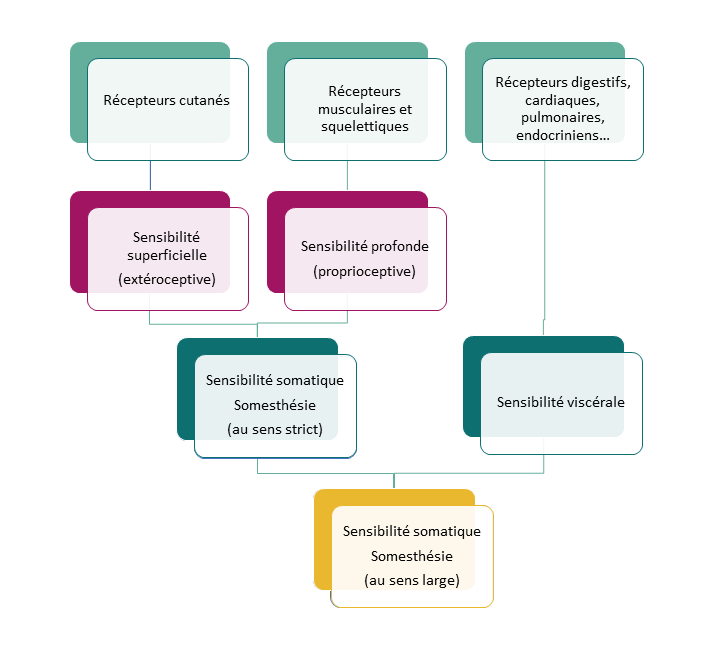
Où sont ces capteurs ? Partout !
– Extérorécepteurs : dans la peau, le derme, l’épiderme, autour de la racine du poil, dans les tissus conjonctifs sous-cutanés, ou dans les organes proches
– Propriocepteurs : dans les tendons, les ligaments, les muscles, l’oreille interne, mais également dans la peau
– Intérorécepteurs : dans les poumons, le coeur, l’appareil digestif, les glandes endocrines, etc.
Ces capteurs donnent des informations sensorielles, mais lesquelles ?
Les récepteurs sensoriels permettent à l’organisme de recueillir les informations sous toutes ses formes et de réagir aux stimuli, qu’ils soient externes ou internes. Les récepteurs sensoriels s’activent dès qu’un stimulus est perçu : l’information est alors transmise.
Les capteurs ont un nom différent en fonction du type de stimulus auxquels ils réagissent. Par exemple, les mécanorécepteurs indiquent les informations tactiles, du toucher, de la vibration, de la pression, des modifications mécaniques. Les thermorécepteurs indiquent les modifications de température, les barorécepteurs indiquent la pression sanguine. Bien d’autres capteurs existent : osmorécepteurs (odeurs), nocicepteurs, récepteurs vestibulaires, etc.
La proprioception
La proprioception désigne l’ensemble des récepteurs, voies et centres nerveux impliqués dans la perception, consciente ou non, de la position relative des parties du corps.
Cela implique :
– une proprioception inconsciente, d’adaptation très rapide, dans les phénomènes statiques ou dynamiques comme :
- le contrôle de la contraction musculaire
- les ajustements posturaux et la station debout.
Les ajustements posturaux dépendent, en grande partie, des fuseaux neuromusculaires.
La station debout utilise des entrées visuelles, vestibulaires, proprioceptives et tactiles (récepteurs de la plante des pieds sensibles à la pression et à la température).
– une proprioception consciente qui est à la base de notre » schéma corporel » :
- positions et mouvements articulaires,
- sensations musculaires et tendineuses,
- perception de l’orientation du corps, des membres et de la tête,
- équilibre.
De fait, la proprioception correspond à la sensibilité à la position, au mouvement et à la force.
l – La sensibilité à la position nous informe des angles formés par chacune de nos articulations, et donc de la position relative de nos membres entre eux et par rapport au corps.
2 – La sensibilité au mouvement correspond à une sensation de vitesse, de direction et d’amplitude. Les seuils de sensibilité pour ces trois paramètres sont plus faibles dans les articulations proximales (épaule) que dans les articulations distales (main).
3 – La sensibilité à la force se superpose à la sensibilité à la pression (étirement de la peau et pression exercée par un objet à porter). Il est donc difficile de distinguer l’information en provenance des propriocepteurs de celle provenant des mécanorécepteurs cutanés.
Et en français clair, ça veut dire quoi ?
La proprioception est un sens indispensable pour le maintien de nos postures, pour nous déplacer, pour coordonner nos mouvements.
La proprioception permet de contrôler nos membres sans les regarder directement. Elle permet d’ajuster la pression de nos membres sur les objets que nous tenons, d’ajuster la force musculaire nécessaire dans nos gestes.
Que se passe-t-il quand le système proprioceptif dysfonctionne ?
Si ces sensibilités sont déformées ou dysfonctionnent, envoient des informations erronées, de nombreuses réponses corporelles seront inadaptées. Les sensations corporelles internes ou externes ne parviennent pas ou sont déformées et trompeuses.
– Les subluxations d’articulation sont certes dues à une hyperlaxité, mais également à un défaut de sensibilité à la position ou défaut de perception des forces musculaires nécessaires pour le mouvement entrepris ;
– Le lâchage inopiné d’objets serait dû à un défaut de perception de pression nécessaire ;
– La maladresse : poser son verre en bord de table, verser l’eau de la carafe à côté du verre, porter la fourchette à la bouche et la manquer ;
– Se mordre constamment la joue ;
– Se prendre les chambranles de porte, abîmer les manches de ses vêtements en les accrochant systématiquement dans les clenches de porte ;
– Les dérobements. Combien de fois avons-nous dit : « mes jambes ont lâché, ma cheville a lâché »… ?
– Les chutes sont fréquentes, majorées dans le noir.
– Certains patients rapportent leur difficulté parfois à tout simplement percevoir leurs membres. Tout à coup, ils ne sentent plus leur corps ou une partie de leur corps dans l’espace.
– La perte de sensations est telle parfois qu’on se trouve devant des tableaux de pseudo paralysies d’un ou plusieurs membres (avec une imagerie normale).
Cela affecte également la mémoire de tous ces mouvements.
Note Bene : nous ne rentrons pas, pour le moment, dans le détail des symptômes liés à cette dysproprioception. Nous restons volontairement fixés sur une présentation de ce que vous percevez déjà.
La prise en charge du déficit proprioceptif
La prise en charge du déficit proprioceptif peut passer par de multiples modalités.
Le port de vêtements compressifs
Comprimer les tissus trop souples, trop « mous » à l’aide de vêtements compressifs permet aux capteurs proprioceptifs et somesthésiques de réagir de façon plus appropriée.
Les vêtements ont un effet antalgique indirect en améliorant la proprioception mais aussi un effet anti-douleur direct en provoquant des sensations tactiles qui vont inhiber les influx douloureux par « gate control » à l’instar de la chaleur et du massage.
D’où l’importance de porter ses compressifs lors des séances de kinésithérapie : votre corps a besoin de ce soutien pour envoyer les bonnes informations et ainsi réhabituer le cerveau à recevoir des informations correctes et à régir de façon adaptée.
L’étude de Dupuy et al. (2017) conclut que le port prolongé à long terme des vêtements compressifs et des orthèses plantaires stimule et préserve à la fois les récepteurs somato-sensoriels. Cela développe et consolide ainsi le réseau neuronal et ancre une stratégie sensori-motrice plus équilibrée, facilitant ainsi le contrôle postural, qui à son tour tend à devenir plus stable.
C’est donc un indispensable lorsque les vêtements sont supportés (les patients atteints d’un SAMA signalent souvent une intolérance au contact du tissu).
La kinésithérapie
La rééducation sensitivo-motrice passe par une perception consciente de son corps et de ses mouvements.
Les techniques passives peuvent aider à remobiliser les capteurs et lever les tensions musculaires gênant le mouvement : massages, pressothérapie, técarthérapie, physiothérapie, endermothérapie… L’auto-massage est également à adopter.
Les techniques actives telles que réentraînement adapté à l’effort, rééducation sur Huber ou Imoove, technique Mezières, Maitland…
Attention, la kinésithérapie ne doit jamais provoquer de crises. Les exercices doivent être faits avec le port des vêtements compressifs, des semelles, et si besoin des orthèses pour favoriser le mouvement en sécurité et en confiance, avec une proprioception au mieux.
Les semelles orthopédiques
Ces orthèses plantaires permettent la stimulation des capteurs podaux. La plante du pied est d’une extrême richesse en mécanorécepteurs articulaires, musculaires et surtout cutanés.
Ces capteurs de pression très sensibles sont situés sous la plante des pieds. Ils sont chargés d’analyser les variations de pression exercées par le corps sur les différentes parties du pieds et donc d’analyser la position du corps (corps incliné en avant, par exemple).
Les orthèses plantaires vont modifier la perception du sol et par là-même aider à ré-équilibrer le travail des muscles engagés dans la régulation de la posture. De fait, elles vont aider à diminuer les contractures musculaires de la partie inférieure du corps.
D’autres modalités de prise en charge sont à explorer
– La rééducation orthoptique
– La prise en charge en psychomotricité
– La correction de dysfonctionnements des capteurs buccaux : rééducation d’une déglutition atypique, correction de l’occlusion dentaire si nécessaire
– La prise en charge globale du Syndrome de DysProprioception selon le protocole du Dr Quercia.
De nombreuses pistes sont à explorer et même si aucune ne permettra de supprimer les troubles proprioceptifs, chaque prise en charge peut aider à améliorer la proprioception et donc diminuer les tensions musculaires, diminuer les chutes, améliorer l’équilibre et diminuer la fatigue générale.



Bonjour, merci! Par contre il manque l’accompagnement des psychomotriciens qui sont aussi un atout pour toutes ces difficultés😉
Bonjour Marjolaine, vous avez entièrement raison, c’est une omission fâcheuse que je m’empresse de corriger. Je vous remercie pour votre remarque.
Mon petit-fils à de sérieux problèmes de motricité
. À 16 ans, il colorie et dessine comme un enfant de pré-scolaire.
Quand les enfants arrivent à installer un attelage de chien, lui n’y arrive pas.
Tous les travaux manuel sont mal fait genre, tondre un gazon…
Il réussit à l’école et au baseball mais sans plus.
Est-ce un problème de proprioception?
Bonjour, oui c’est possible. Le mieux serait de procéder à un bilan approfondi avec un ergothérapeute.
Les vêtements, orthèse et semelles doivent elle être portée tout le temps ou bien durant la rééducation ? Ou en cas de crise ? Comment faire lorsqu’on les supporte mal ? Chez moi je marche toujours à pieds nus par exemple lol
Bonjour. Ils doivent être portés le plus possible car ils permettent la modification de la proprioception en général. C’est en rééduquant au quotidien le système que vous pourrez obtenir des résultats et peut-être, pour certains, laisser de côté ensuite ces outils de suppléance. Il faut analyser les raisons pour lesquelles vous ne les supportez pas : les semelles sont-elles adaptées ? présentez-vous un sama qui vous emêche de supporter le contact des vêtements compressifs et entraînent des démangeaisons et plaques d’urticaire ? les vêtements sont-ils adaptés ? parfois, ajuste le gilet avec des manches courtes, porter un panty court et des bas de contention plutôt qu’un panty long peuvent améliorer la situation.
Bonjour,
J’ai eu un refus de la CPAM pour la prise en charge d’un taxi pour aller faire de la kiné vestibulaire.
Elle m’indique qu’il n’y a pas de lien avec la pathologie ?? Alors que je porte un vêtement compressif depuis 2017 qui lui est pris en charge ??
Je vais faire appel mais pouvez-vous m’aider dans l’argumentation ???
Merci à vous
Bonjour, la kinésithérapie vestibulaire ne fait pas partie des traitements absolument recommandés dans le SED. Votre justification doit donc être personnelle. Vous pouvez vous reposer sur un bilan ORL pour justifier les troubles vestibulaires et la prescription des transports, par exemple.
Cordialement
Merci pour tout, SED’in France !
Bonjour, j’ai remarqué que les gilets lestés étaient contre-indiqué au personne épileptique savez-vous pourquoi? Merci et bonne journée.
Bonjour. Je ne connais pas les raisons de la contre-indication des gilets lestés en cas d’épilepsie, non. Je n’ai pas trouvé d’information avec mes recherches préliminaires.
Le gilet compressif n’a pas cette contre-indication, par contre.
Bonjour, voilà maintenant plus d’un an que régulièrement l’une ou l’autre de mes jambes se paralysent (jusqu’à maintenant jamais les deux en même temps). Sensation casi nul, alors que normalement c’est plutôt une hypersensorialité sur tout le corps, et surtout, une incapacité à la contrôler une ce soit la levé, la plié, de la hanche aux orteils.. parfois je n’aie que la perte de sensations. Je remarque que lorsque je ne peux plus là bouger mon pieds est bloqué vers le bas est ma cheville très raide, mon genoux est un peu raide lui aussi. Mes muscles me semblent assez tendus. Lors de ces « crises », on me soigne avec du baclophene, qui était au début assez efficace, mais le devient de moins en moins. Mon médecin pense qu’étant épileptique, mon corps à développer une accoutumance rapide aux décontractants musculaires.
Une idée pour traiter ça ?
Aussi, on a déduit entre les sites et le livre que j’ai que cela pouvait être une forme de dystonie, qu’en pensez vous ? Sommes nous sur le bon terrain ? Est ce que l’on cherche un traitement pour la bonne cause ? Si non, qu’est-ce que cela pourrait être a votre avis ? Merci d’avance pour votre réponse.
Cordialement.
Mel-Anne
Bonjour. Je vous conseille effectivement de consulter un neurologue spécialisé dans les troubles du mouvement, afin d’évaluer s’il peut s’agir ou non d’une dystonie en parallèle de votre épilepsie. Si vous présentez un SED/HSD, vous pouvez également essayer de consulter un médecin spécialiste de la pathologie qui pourra essayer de vous donner des indications. Si vous ne présentez pas de SED/HSD, je vous conseille de contacter l’association Amadys qui pourra vous indiquer des professionnels en capacité de diagnostiquer et prendre en soin la dystonie le cas échéant.
Bonjour,
L’hypersensorialité, comme les sons ou les odeurs, fait-elle aussi partie de la proprioception ?
J’ai aussi vu le terme hypersensibilité dans l’un de vos articles (ou bien en commentaires), cela fait-il référence à la même chose ?
Je vous remercie,
Bonne journée
Bonjour. L’hypersensorialité peut avoir de nombreuses raisons d’être. Dans le cadre d’un SED/HSD, la sensibilité aux sons est généralement en lien avec une sensibilisation du système nerveux. En ce qui concerne les odeurs, je n’ai pas de réponse à vous apporter.